浅论NSCLC一线免疫治疗之争,肺癌的免疫治疗再迎新格局!
11月25日,2021版NCCN NSCLC指南公布,肺癌的免疫治疗再迎新格局,本文结合国家癌症中心主任、中国医学科学院肿瘤医院院长赫捷院士团队,在国际权威期刊《Journal of Thoracic Oncology》杂志发表的有关中国肺癌筛查防控现状以及治疗进展的社论文章,并结合现有IO领域的临床数据,将免疫单药、双免疫联合疗法、双特异性单克隆抗体在研情况进行汇总,以飨读者。
——流行病学(Epidemiology)——
包括建立癌症监测系统以及开展癌症防治计划。原卫生部于2008年启动了国家癌症登记和跟踪计划,癌症登记处的数量从2008年的95个增加到2019年的574个。
如下图所示,为了方便对比,数据都采用的是标准化发病率和标准化死亡率。
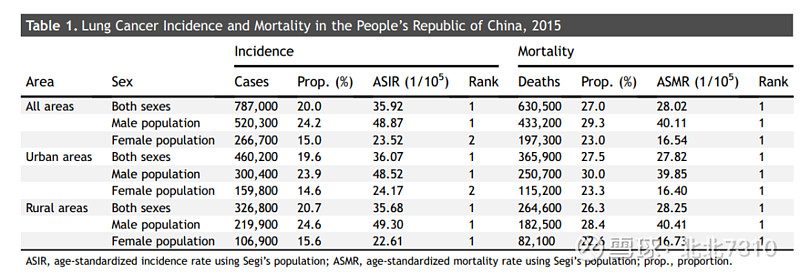
2015年中国新诊断出的肺癌病例总数约为78.7万,相当于每天新诊断出2100多例肺癌,约占所有恶性肿瘤的20%。城市地区男性肺癌发病率低于农村地区,而女性肺癌发病率则相反(城市地区高于农村地区)。在40岁以下,特定年龄段的肺癌发病率相对较低,此后急剧上升,在80至84岁年龄段的男性和女性人群中均达到峰值。在此之前,女性肺癌的发病率显著低于男性。
而在死亡率方面,2015年有约63.05万肺癌患者死亡,相当于每天平均死亡超过1700人。肺癌死亡率占所有癌症的比例为27%。数据还是非常触目惊心的。其中,农村地区男性肺癌死亡率高于城市地区,男性肺癌的死亡率高于女性。
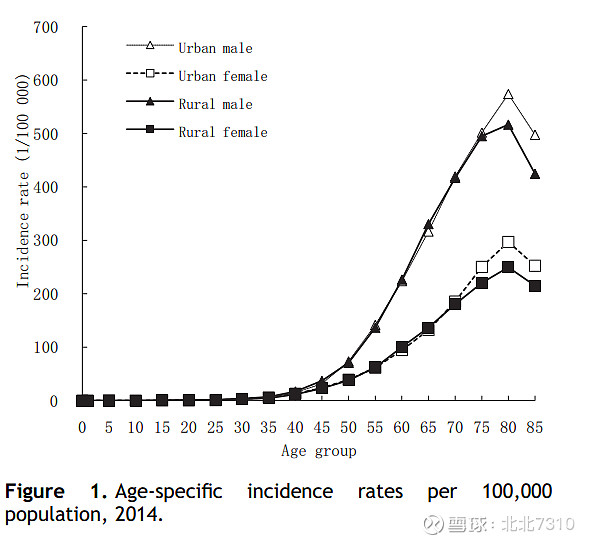
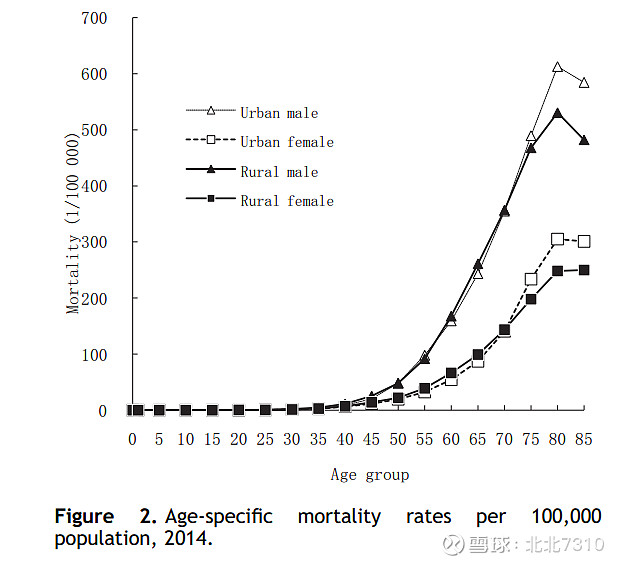
发生率的Figure1与死亡率的Figure2来看,不同年龄组肺癌死亡率的趋势与发病率的趋势是相似的。
随着经济的发展和逐渐西化的生活方式,室外和室内的空气污染,燃煤,生物质燃料等污染,意味着中国人接触致癌物质的概率更大。然而,大多数肺癌的发病率和死亡率都可归因于吸烟,主动吸烟是导致男性肺癌死亡的主要原因。
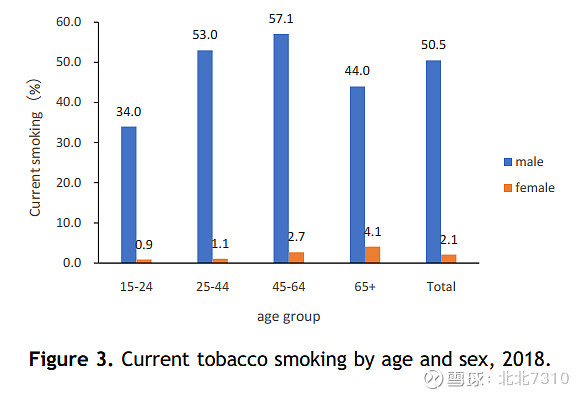
根据全球成人烟草调查报告中的中国数据,目前抽烟的比例为26.6%(男性50.5%、女性2.1%),尽管这个数据与2010年的28.1%和2018年的26.6%没有显著性不同,但我国成人吸烟率整体是呈下降趋势的。但值得注意的是,仅有16.1%的吸烟者计划或正在考虑在未来12个月内戒烟。烟草控制,可以说是我国肺癌防治工作的最重要问题之一。
——筛查(Screening)——
理论上,筛查是降低肺癌死亡率的可靠策略。根据国家肺癌筛查试验的结果,低剂量螺旋CT(LDCT)筛查是降低肺癌死亡率的最有效方法。
中国在全国范围内开展了两项大规模的、以人群为基础、有组织的肺癌筛查项目:城市癌症早诊早治项目(CanSPUC)和农村癌症早诊早治项目(RuraCSP)。是由国家卫生委员会资助的癌症筛查项目。
RuraCSP和CanSPUC均以高危因素评估、低剂量螺旋CT作为主要技术手段,对适龄人群进行肺癌筛查。
RuraCSP于2010年开始,通过对中国六个省/直辖市的农村高危人群进行肺癌筛查,13,000名肺癌高危个体通过了LDCT筛查,肺癌检出率为1%。
对于我国普通社区人口,CanSPUC项目于2012年启动。截至2017年底,共有521,302名符合条件的参与者通过CanSPUC被确定为肺癌高风险,其中163,752名参与者接受了LDCT筛查。
为进一步提高我国肺癌的诊疗水平、改善患者的预后、给各级临床医师提供专业的循证医学意见,中华医学会组织全国的专家制定了《中华医学会肺癌临床诊疗指南(2018版)》。(原文中该图没有)
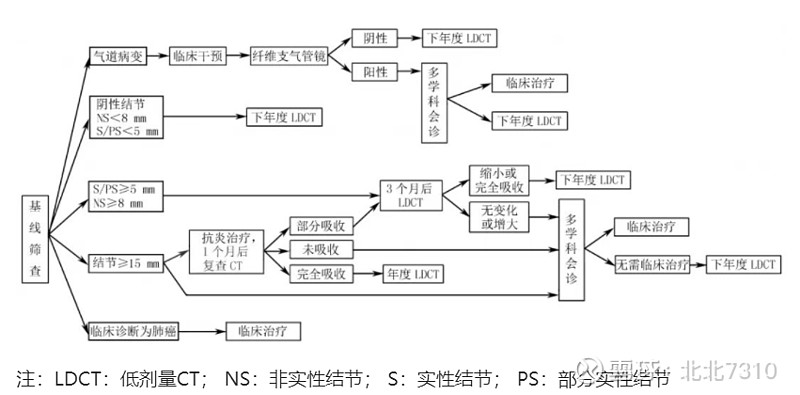
为了优化利用有限的医疗保健资源,在RuraCSP与CanSPUC项目中,都采用两条策略:筛选出具有相对肺癌高风险人群,继而对这些高危人群进行LDCT扫描。
除国家项目外,一些以人口为基础的、有组织的肺癌筛查项目是由地方政府资助的,例如天津和上海。
然而,肺癌高危人群的识别和LDCT检测的高假阳性率仍然对肺癌筛查的成功和成本效益构成挑战。科技部支持了多项研究,以解决肺癌筛查中的关键问题。国家肺癌队列研究始于2017年,旨在从有肺癌风险的人群中收集生物样品对肺癌患者进行进一步研究。
——诊断(Diagnosis)——
有很多类型的成像技术可以用于肺癌诊断,其中,高分辨率CT是诊断肺癌最重要的技术。
得益于微小的间隔扫描(1毫米或更低至0.5毫米,正常的为5毫米),早期肺癌或“毛玻璃”结节都能够有效被发现。高分辨率CT也能帮助医生观察结节随时间的变化,另一个优点是它能够重建目标肺的三维图像,这对于复杂的节段切除术是至关重要的。
近年来,更多的技术应用到肺癌诊断中。最关键的检查是胸部HRCT扫描。除外还有EBUS-TBNA,支气管超声引导下经支气管穿刺抽吸;发射计算机断层扫描;GGO,毛玻璃样阴影;HRCT,高分辨率计算机断层扫描;MRI,磁共振成像;正电子发射断层扫描等。
下图是可疑肺癌患者诊断流程图:
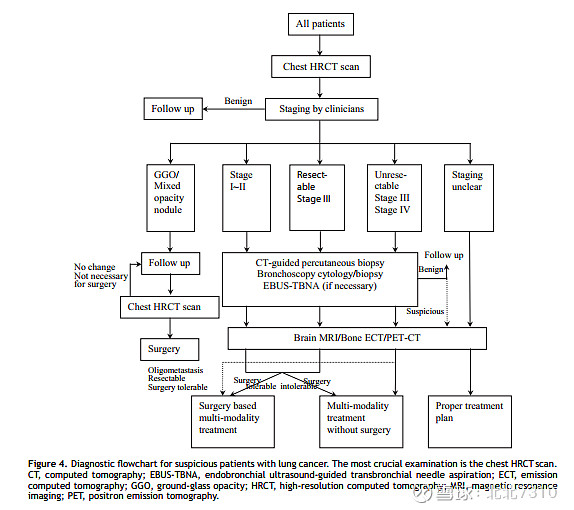
——手术方法(Surgical Approaches)——
我国也采用最新的第八版的TNM分期,对于符合条件的患者来说,手术是I期至II期肺癌治疗的关键,这一点几乎没有争议。虽然肺叶切除术已经是标准的治疗方法,但也有研究显示,在部分I期肺癌患者中,在总生存期上,亚肺叶切除与肺叶切除是相近的,且能保存部分肺功能,应用前景广阔。
另外,手术的时机也因人而异,因为无论是新辅助还是辅助治疗,都能够将5年生存期提高5%。
每一个病人都会由一个多学科小组(包括外科医生,肿瘤科,药学家和放射医生)讨论出合适的治疗方法。系统治疗和手术之间一般间隔时间为4到6周,如果全身治疗包括放射治疗,则延长两周。
近年来,外科手术联合酪氨酸激酶抑制剂(TKIs)和免疫检查点抑制剂的治疗方法受到了广泛关注,并取得了令人鼓舞的结果。
在过去的二十年中,肺癌外科手术治疗发展迅速,在大多数省级或区域性医疗中心,微创手术如VATS已经被广泛应用。外科手术的趋势为:手术切口变得“更少、更小”,而切除手术过程则变得“更复杂、更迅速”。外科医生也在试图将传统的三孔VATS技术提升到单孔VATS,减少患者创口数量,随着科技的发展,机器人辅助手术也开始应用起来。
—放射治疗(Radiation Oncology)——
我国已建立起1413个放射治疗中心。86.2%的中心可以提供三维适形放射治疗,67.4%的中心可以提供调强放射治疗(IMRT)。包括四维CT或PET-CT模拟、IMRT/容积调强的弧形放射治疗、影像引导的放射治疗和运动管理等先进技术,已在全国范围内被广泛应用于肺癌治疗。
在肺癌的多学科诊疗中,放疗主要应用于早期和中期非小细胞肺癌(NSCLC)。立体定向放疗早期不可手术患者的标准治疗方法。放疗联合化疗法主要用于局部晚期患者,标准剂量为60 Gy。与欧美国家相比,中国接受同步化放疗(CCRT)的患者更少,其中一个可能的原因是中国人群更易发生放射性肺炎。对于完全切除pIIIA-N2 NSCLC的患者,术后放疗的作用仍存在争议。对于晚期NSCLC患者,放疗主要起到姑息作用,以改善其生活质量。对于局限期小细胞肺癌(SCLC),60Gy(每日一次)为最常见的推荐剂量。有研究发现,3周内给予剂量45Gy(每日两次)与60Gy(每日一次)方案疗效相当,但对患者更方便。
尽管在过去几十年中,放射治疗在肺癌中的应用已大大增加。但是,放射治疗的可及性和治疗需求之间仍然存在差距。根据2017年中国放射肿瘤学协会的调查,只有不到50%的需要放疗的患者用上了放疗。放疗设备配备不足和放疗人才紧缺是目前亟需解决的问题,此外,各个地区放疗发展不均衡也是一个重要问题。
—系统治疗(Systematic Therapy)——
超过三分之一的肺癌患者在确诊时即为晚期或转移性疾病,全身系统治疗是主要的治疗策略,包括化疗,靶向治疗和免疫治疗。我们鼓励多学科团队共同参与治疗决策的讨论,为晚期/转移性肺癌患者制定个体化的最佳治疗方案。
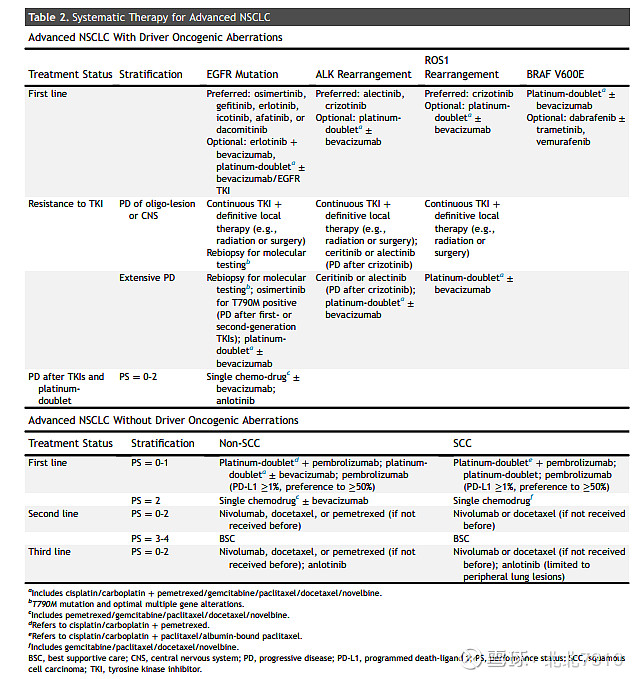
将上述内容翻译重新整理成表格,如下。
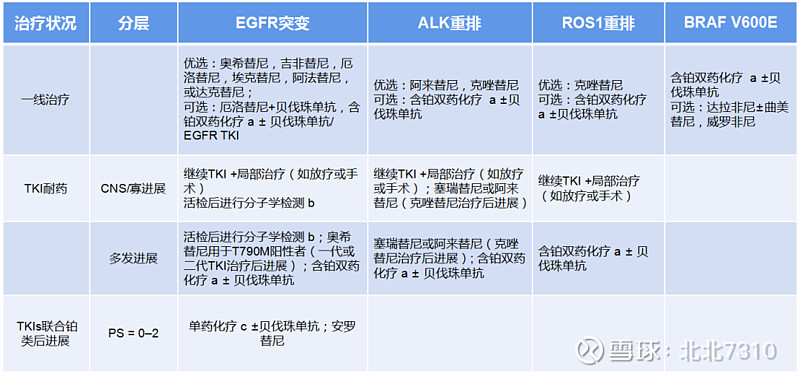
以上内容翻译自赫捷院士文献。
——免疫治疗——
除了化疗,靶向治疗外,免疫治疗在肺癌领域也发展迅速。最早的时间可以追溯到2015年,FDA批准K药用于非鳞状NSCLC,之后,免疫治疗的临床数据不断振奋人心。
国内免疫治疗同样不甘人后,K药接连获批3个适应症,卡瑞利珠单抗(CAMEL-303研究)获批首个国产PD-1的肺癌一线适应症,另外,百济、信达、罗氏、基石的PD-1/PD-L1陆续提交新适应症上市申请,竞争激烈。
——指南及共识——
为规范并指导免疫治疗,2019版《中国非小细胞肺癌免疫检查点抑制剂治疗专家共识》(下称《专家共识》)与《2020 CSCO 免疫检查点抑制剂临床应用指南》相继出台,对于诊疗路径做出相应指导。
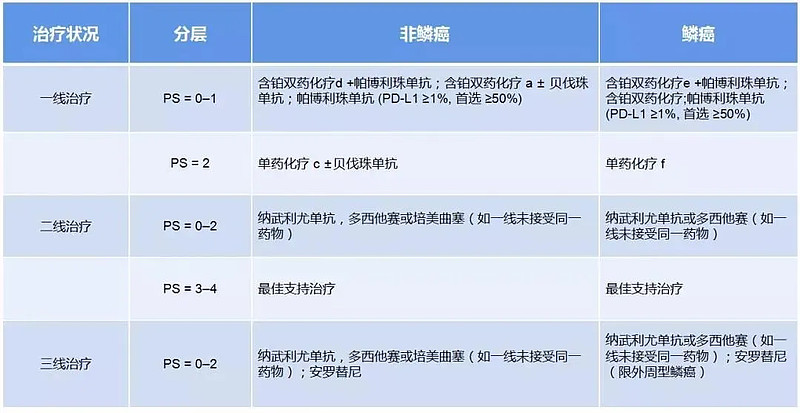
晚期NSCLC治疗路径
并根据PD-L1的表达情况,对免疫单药/免疫联合化疗进行了分层推荐。

来源:2019版《中国非小细胞肺癌免疫检查点抑制剂治疗专家共识》
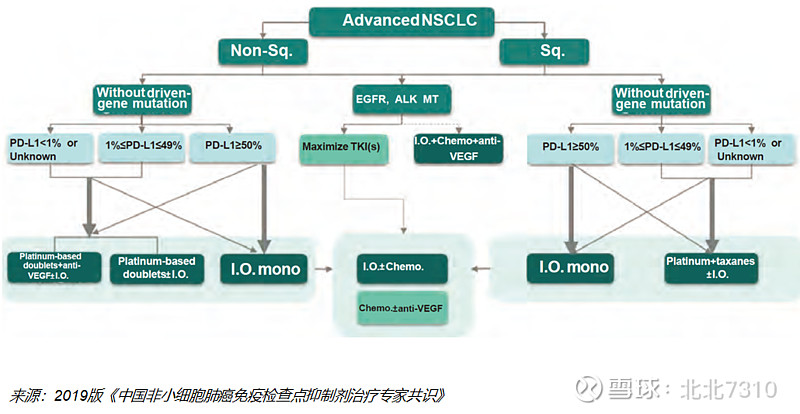
与《专家共识》不同的是,2020版首版CSCO免疫检查点抑制剂临床应用指南根据组织学分型进行推荐,没有按照PD-L1表达状况分层推荐。
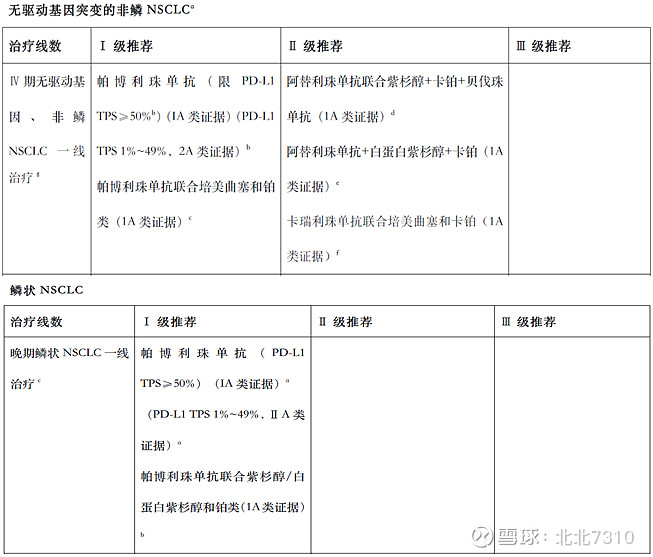
来源:《2020 CSCO 免疫检查点抑制剂临床应用指南》
阿替利珠单抗+贝伐珠单抗+化疗四药方案前移至II级推荐,并新增阿替利珠单抗+化疗和卡瑞利珠单抗+化疗为II级推荐。
——肺癌治疗进入长生存时代——
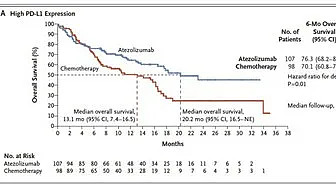
来源:《NEJM》
2019年ESMO大会上,IMpower110研究首次公布。证实:在PD-L1高表达的EGFR和ALK野生型肿瘤患者中,与化疗相比,阿替利珠单抗可将患者中位OS延长7.1个月(20.2个月 vs. 13.1个月,HR=0.59),为PD-L1高表达NSCLC患者一线治疗提供了免疫单药的新选择(上图)。
图片上传中……
来源:2020ASCO CheckMate-227 研究
更让人兴奋的是,2020ASCO会上CheckMate-227三年随访数据的公布。
在至少随访三年的情况下,与化疗相比,无论患者PD-L1表达水平如何均能从纳武利尤单抗联合伊匹木单抗的治疗中持续获得总生存获益,生存率达到33%;无论PD-L1表达水平如何(<1%或≥1%),纳武利尤单抗联合伊匹木单抗的缓解持续时间是化疗的3倍以上。
双免疫治疗让去除化疗成为可能。但CTLA-4单抗本身的毒副作用,一直是临床无法回避的问题。双免疫治疗也并非一路坦途,多个临床试验折戟沉沙。
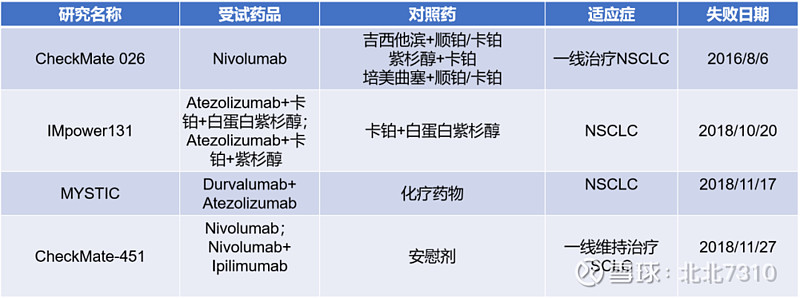
免疫单药/ 双免疫联合治疗的失败研究
双免疫治疗需要进一步优化,双免疫联合化疗值得期待,新型抗体值得进一步探索

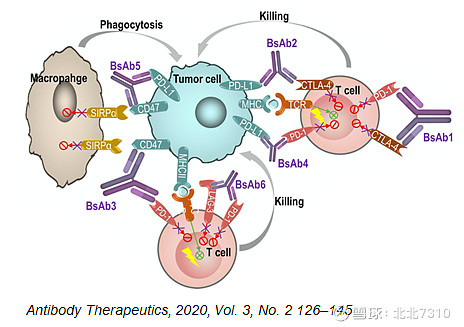
PD-1/CTLA-4双抗理论上有望实现与PD-1单抗加CTLA-4单抗联合疗法相当的治疗效果,但比其更好的安全性。多个双抗项目仍在临床阶段。期望肺癌领域早日迎来双抗时代的到来。
图片上传中……
——展 望——
驱动基因阴性的晚期NSCLC在过去几十年主要依赖化疗,近几年有了免疫单药和免疫联合化疗的选择。一线免疫单药治疗需要精准的选择治疗人群,免疫联合化疗虽然提高了疗效,不良反应也会随之叠加,长期化疗的副作用也会影响患者的生活质量和长期生存的机会。实现无化疗或避免长期化疗是临床努力的目标之一;
双免疫组合疗法的获批使化疗在一线治疗中的地位进一步降低。无论是二联疗法还是三联疗法,双免疫组合为晚期肺癌患者带来了避免持续化疗,显著增加长期生存机会的一线治疗新选择,免疫治疗将逐渐成为驱动基因阴性晚期NSCLC的治疗基石,新型抗体,如TIGIT、双抗都在临床在研中,期待有更好的免疫药物的出现应用。
发表评论